
Verkalking in het peesblad
WAT IS VERKALKING IN HET PEESBLAD?
Het betreft een afzetting van calciumkristallen in één of meerdere pezen van de rotator-cuff. De aandoening komt typisch voor tussen de 30 en 60 jaar en vrouwen vaker dan mannen. Hierbij is de supraspinatuspees het vaakst aangetast.
Deze kalkafzetting is eerder zacht (zoals tandpasta) en ziet er wit uit op radiografie.
De rotator cuff is de meest aangetaste pees waar kalk zich neerzet.
Niet iedereen met kalkafzetting in de schouder is zich daar bewust van of ervaart klachten.
In sommige gevallen heeft het lichaam de mogelijkheid om het kalkdepot op te lossen (oplossingsfase), in andere gevallen blijft het ontstekingsproces bestaan zonder oplossing van de kalk.

HOE STELLEN WE DE DIAGNOSE?
De diagnose wordt gesteld na het horen van het verhaal van de patiënt. Meestal is er geen trauma gebeurd en is de pijn zomaar opgekomen.
Klachten variëren naargelang het stadium van de ziekte. In de fase dat de verkalking groeit zijn er weinig tot milde klachten (vormingsfase). Als het volume groter wordt ontstaat een klassiek inklemmings- of impingement probleem. Door het volume wordt de ruimte tussen het dak van de schouder en de pees van de schouder nauwer en ontstaat er een wrijving van de pees tegen het dak met irritatie en ontsteking tot gevolg. In deze fase groeit de verkalking niet maar (rustfase) maar de de omvang van de verkalking kunnen wel milde symptomen optreden.
De pijn situeert zich voornamelijk ter hoogte van zijkant van de bovenarm. De pijn zal toenemen bij activiteiten boven schouderniveau (bv. iets uit hoge kast halen) en bij het brengen van de hand naar de rug (endorotatie).
Zeer frequent is er ook nachtelijke pijn bij liggen op schouder.
Zoals vermeld, tracht het lichaam soms de verkalking op te lossen (oplossingsfase). De kalk zal zich vrijzetten in de slijmbeurs (tussen de rotator cuff en het schouderdak) en aanleiding geven tot zeer acute pijn met zeer sterke limitatie van de beweeglijkheid.
Na het horen van het verhaal kan de diagnose versterkt worden door het klinisch onderzoek van de arts.
Hierbij kan een RX of Röntgenfoto duidelijk grote calcificaties aantonen. Seriële foto's kunnen aantonen of en wanneer de verkalkingen beginnen op te lossen of resorberen.
Om ook kleinere verkalkingen op te sporen is er noodzaak tot het uitvoeren van een echografie.
Als extra onderzoeken kunnen contrast scanners gebruikt worden. Een arthro-CT toont de calcificatie in een 3D-volume en geeft bovendien meer informatie over de al dan niet intacte status van de pees. Een arthro-MRI is een eveneens een goed onderzoek om andere oorzaken van de pijn uit te sluiten maar brengt de verkalking zelf minder goed in beeld.

WAT IS DE OORZAAK?
De oorzaak is zeer slecht gekend. Verkalkingen ontstaan voornamelijk in zones van de pees met verminderde bloedtoevoer. Aangezien ze zo goed als nooit voorkomen voor de leeftijd van 30 jaar lijkt er ook een overbelasting of slijtage component mee gemoeid te zijn.
Ook genetische factoren spelen een rol. Verkalkingen zijn geen gevolg van een ongeval of voedingsgewoonten, arthrose of osteoporose.
WAT ZIJN DE BEHANDELINGSMOGELIJKHEDEN?
Het verloop van een verkalking verloopt typisch in drie fasen (zie boven). Deze laatste fase, de oplossingsfase, gaat vaak gepaard met een hevige pijnopstoot. In 60 tot 70% van de gevallen zien we echter een spontaan verdwijnen van de symptomen na 6 maand. In eerste instantie wordt een niet-operatieve behandeling vooropgesteld.
-
Ontstekingsremmers + ijs
Ontstekingsremmers gecombineerd met frequent ijs behandeling kunnen de pijnklachten onderdrukken en de ontsteking laten verdwijnen. Bij langbestaande klachten kan dit echter onvoldoende zijn.
-
Rust
Vermijden van de handelingen die pijn uitlokken en vermijden van zware belasting: geen zware lasten tillen boven het hoofd.
-
Inspuiting
Meestal wordt gekozen voor een cortisone preparaat om het ontstekingsproces onder controle te krijgen. Zeker gedurende de oplossingsfase met forse inflammatie is dit nuttig. Dit kan een tweetal keer herhaald worden. Door het aantal te beperken zijn de nadelen van de cortisone te verwaarlozen. In het geval cortisone niet wenselijk is of slecht verdragen wordt kan een infiltratie met hyaluronzuur overwogen worden.
-
Kinesitherapie
Ondersteunend kan ook kinesitherapie gevolgd worden, vnl. ontstekingsremmende kinesitherapie en kinesitherapie ter onderhoud van de beweeglijkheid.
-
Needling
Het kalk depot wordt onder lokale verdoving aangeprikt onder radioscopische controle. Men hoopt om een deel kalk te verwijderen en bijkomend wordt er een verhoogde doorbloeding gecreëerd rond de verkalking.
-
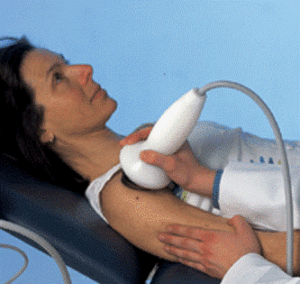
Extracorporele shock wave therapie
Of afgekort ESWT is een techniek die is ontstaan naar analogie met de niersteenverbrijzelaar. De techniek maakt gebruik van gerichte geluidsgolven. Evenwel wordt de verkalking hier niet “verbrijzeld” (het gaat immers om een zachte structuur, zoals tandpasta). Vooral de bloedvoorziening in de omliggende weefsels wordt gestimuleerd zodat er een beter ontstekingsremmend effect ontstaat en de eventuele oplossingsfase kan versneld worden. Deze behandeling is niet pijnloos en gebeurt best onder locale verdoving. In praktijk merken we dat maximaal 50% van de patiënten baat hebben na ESWT-behandeling. ESWT is niet te adviseren kort na injectie met corticoïden, bij aanwezig osteosynthesemateriaal, bij een pacemaker, bij stollingsproblemen,…

-
Operatie
Bij falen van voorafgaande therapie of bij te veel pijn, dient een kijkoperatie te worden uitgevoerd.
De meest frequente manier om calciumdepots te verwijderen is via arthroscopie (kijkoperatie). De ingreep gebeurt onder korte algemene narcose, vaak in combinatie met locale anesthesie (interscaleen blok).
Met de camera wordt de kalk opgespoord, aangeprikt met naald en vervolgens wordt de pees oppervlakkig ingesneden zodat de kalk naar buiten kan uitgespoeld worden (zoals het leegduwen van een abces/zweer) en de pees kan uitgekrabd worden (curettage). Nadien wordt de ontstoken slijmbeurs weggenomen en wordt een “decompressie” uitgevoerd: enkele millimeter bot worden weggenomen met een freesje aan de onderzijde van het acromion (dak van de schouder) om de gezwollen pees meer ruimte te geven.
Het grote voordeel om de ingreep via kijkoperatie uit te voeren is dat indien er terzelfder tijd andere letsels worden gedetecteerd, deze in dezelfde ingreep kunnen behandeld worden.

De ingreep gebeurt onder korte algemene narcose in combinatie met een lokale verdoving (interscaleen blok).
De ingreep verloopt via het dagziekenhuis (zonder overnachting) of u verblijft 1 nacht in het ziekenhuis.
FREQUENT GESTELDE VRAGEN
-
Wat kan ik verwachten na de operatie?
Het draagverband in de beginfase is enkel voor de pijn en dient zo weinig mogelijk gedragen te worden.
Verder zal u enkele kleine incisies hebben ter hoogte van de schouder die steriel verzorgd dienen te worden. Het initiële verband dient om het vocht, dat in het gewricht gebracht is voor betere visualisatie, te absorberen dat na ingreep via de wondjes vaak nog naar buiten sijpelt.
Na deze initieel fase kan overgegaan worden naar afdekkende pleisters. Hou de wondjes proper en droog. Douchen is toegestaan met een douche pleister ( Opsite, Tegaderm, ..) De steristrips pleisters kunnen na 14 dagen verwijderd worden door de thuisverpleging of uw huisarts.
Ondertussen probeert u de pijn onder controle te houden met de voorgeschreven pijnstillers en ijsapplicaties. De aangegeven dosissen op het voorschrift zijn maximale dagelijkse innames, u mag zelf de pijnstilling afstemmen op uw nood.
-
Hoe verloopt de revalidatie?
De revalidatie en eerste oefeningen worden reeds in het ziekenhuis aangeleerd om een frozen shoulder te vermijden.
Enkel gedurende de eerste 3 weken kan gebruik gemaakt worden van een draagverband bij pijn.
Eens in thuissetting zal er getracht worden zo veel mogelijk te bewegen en intensief kinesitherapie te volgen binnen uw pijngrens en volgens het meegegeven voorschrift. Er wordt geen beperking opgelegd. Het is evident dat krachtopbouw in de beginfase niet verstandig is. De focus ligt op herwinnen van de beweeglijkheid!
De totale herstelduur ligt tussen de 6 en 12 weken en is voornamelijk afhankelijk van de grootte van het kalkdepot. De overgebleven holte moet immers dichtgroeien met litteken.
-
Wanneer kan ik werken?
De arbeidsongeschiktheid ligt tussen 4 weken en 4 maanden en is afhankelijk van de inhoud van de job. Bespreek dit voor de ingreep met uw arts.
-
Wanneer kan ik autorijden?
U mag beginnen autorijden wanneer u zelf voelt dat u gemakkelijk kan sturen met beide handen zonder enig probleem. Hiervoor zou u uw arm comfortabel boven schouderniveau moeten kunnen heffen. Voor de meeste mensen is dit ongeveer zes weken na de ingreep.
-
Wanneer mag ik weer sporten?
Lopen en fietsen is toegestaan binnen de pijngrens. Hervatten van andere sporten is individueel verschillend en sterk sportspecifiek. Dit kan besproken worden met uw behandeld arts.
-
Wat zijn de risico’s?
Zoals bij elke chirurgische ingreep zijn mogelijke complicaties zwellingen/nabloeding in het operatiegebied, wondproblemen, overgevoeligheid van het litteken en infectie.
Specifiek gerelateerd aan deze ingreep het optreden van een frozen shoulder met forse stijfheid van de schouder ondanks oefentherapie. Ook schade aan bloedvaten of zenuwen zijn theoretische complicaties maar in werkelijkheid zo goed als onbestaande.
-
Wanneer neem ik vroeger contact op?
Bij toegenomen wonddrainage, zwelling/roodheid van de hand gepaard met pijn of koorts > 38,5°C zijn redenen om vroeger een consultatie aan te vragen of u aan te bieden op de spoedopname.
ANIMATIE